糖尿病性心臟病是指糖尿病病人所併發的或伴發的心臟病,是在糖、脂肪等代謝紊亂的基礎上所發生的心臟大血管、微血管及神經病變。糖尿病性心臟病所包括的範圍較廣,包括在糖尿病基礎上併發或伴發的冠狀動脈粥樣硬化性心臟病,心臟微血管疾病及心臟自主神經病變。
心血管併發症是引起糖尿病病人死亡的首要病因,流行病學顯示糖尿病伴發冠心病較同年齡、同性別的非糖尿病人羣高4倍左右,死亡率增高5~6倍。由於胰島素分泌絕對或相對不足以及靶細胞對胰島素的敏感性降低,引起糖、蛋白質和脂肪代謝紊亂,導致機體內部的激素如胰島素、性激素、兒茶酚胺、高血糖素等協調性失衡,過高的血糖、血管內皮功能紊亂、血小板功能異常等都直接或間接參與動脈粥樣硬化的發生發展。如低胰島素血癥可通過減低脂質清除及降低血管壁溶酶體脂肪酶活性而加速動脈硬化的發生發展;而高血糖的變化、脂肪代謝的紊亂等也引起血液流變學發生改變,造成血液粘稠度增高及血液高凝狀態,微循環血流不暢,細胞獲能減少、缺氧等,都可引起心臟微血管病變和心肌代謝紊亂,從而引起心臟冠狀動脈粥樣硬化而導致心肌缺血缺氧、心肌廣泛性竈性壞死等損害,也引起了心臟自主神經纖維數量減少等病理改變,導致了冠心病、糖尿病性心肌病以及糖尿病伴發心髒自主神經病變等疾病的發生。
動脈粥樣硬化形成機理
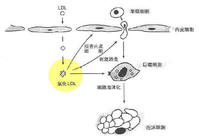
動脈粥樣硬化形成示意圖
1.低密度脂蛋白(LDL)透過內皮細胞深入內皮細胞間隙,單核細胞遷入內膜,此即最早期。
2.氧化型低密度脂蛋白(Ox-LDL)與巨噬細胞的清道夫受體結合而被攝取,形成巨噬源性泡沫細胞,對應病理變化中的脂紋。
3.動脈中膜的血管平滑肌細胞(SMC)遷入內膜,吞噬脂質形成肌源性泡沫細胞,增生遷移形成纖維帽,對應病理變化中的纖維斑塊。
4.Ox-LDL使上述兩種泡沫細胞壞死崩解,形成糜粥樣壞死物,粥樣斑塊形成。對應病理變化中的粥樣斑塊。
從上述動脈粥樣硬化形成的機理可以得知:關鍵環節在於Ox-LDL,如何防止LDL被氧化成Ox-LDL就成了治療和防止動脈粥樣硬化的核心。
糖尿病性心臟病臨牀並不少見,特別是在糖尿病的基礎上併發或伴發冠心病、自主神經病變者,在此不再詳述。主要談談糖尿病性心肌病的診斷。糖尿病性心肌病是1972年Ruble等在最先發現的,他們在對長期糖尿病患者進行屍檢過程中,發現這些患者的心肌有瀰漫性小竈性壞死和纖維化,無冠狀動脈狹窄,心臟擴大,ECG有ST段下降等,從而提出一種新型的心臟病――糖尿病性心肌病。本病的主要病理改變是心肌微血管的內皮細胞和內膜纖維增生,毛細血管基底膜增厚,血管腔變窄,使心肌發生廣泛而持久的慢性缺血缺氧,造成心肌退行變性和廣泛的小竈性壞死,最後導致心功能減退、心臟擴大和各種心律失常。本病的診斷主要藉助病史以及有心臟擴大、心力衰竭等臨牀表現,實驗室檢查提示有心肌病存在並能排除其他原因的心肌病和心臟病者,即可作出此診斷。
糖尿病心臟病的發生、發展與糖尿病的治療情況息息相關,因此它們的防治原則也和糖尿病的其他併發症基本相似,首先應積極治療糖尿病這一原發病,嚴格控制血糖,糾正糖代謝紊亂;其二,控制危險因素如對高血壓、肥胖、高脂血症、高胰島素血癥等要進行預防和處理。至於對本病的治療,一般都可按相應的疾病進行處理,即一方面處理糖尿病,一方面針對出現的心血管症狀採用硝酸酯類、鈣離子拮抗劑等進行治療。本病若能採取中西醫結合治療的方法則效果較佳。
糖尿病心臟病的幾種症狀體徵
1、休息時心動過速。糖尿病早期可累及迷走神經,而交感神經處於相對興奮狀態,故心率常有增快傾向。凡在休息狀態下心率超過90次/min 者應疑及自主神經功能紊亂。此種心率增快常較固定,不易受各種條件反射所影響,有時心率可達130次/min,則更提示迷走神經損傷。
2、直立性低血壓。當病人從臥位起立時如收縮期血壓下降>4kPa(30mmHg)或舒張期血壓下降>2.67kPa(20mmHg)稱直立性低血壓(或體位性低血壓、姿位性低血壓)。有時收縮期和舒張期血壓均下降,尤以舒張壓下降明顯,甚至下降到0,常伴頭暈、軟弱、心悸、大汗、視力障礙、昏厥,甚至休克,尤其合併高血壓而口服降壓藥者,或用利尿劑、血管擴張劑和三環類抗抑鬱製劑者更易發生,也可見於注射胰島素後,此時應注意與低血糖反應鑑別。形成體位性低血壓的原因可能是多方面的,調節血壓反射弧的任一環節損害均可導致低血壓,但在多數患者,交感神經的損害是引起體位性低血壓的主要原因。
糖尿病性自主神經病變者易發生體位性低血壓的原因可能是:
①站立後有效循環血容量下降,不能發生反射性心率加快;
②外周血管不能反射性地收縮或收縮較差;
③兒茶酚胺與腎素-血管緊張素-醛固酮系統不能迅速起調節反應。其中主要是交感神經功能損害。此類表現見於較晚期心血管自主神經病變者,其主要發病機制爲血壓調節反射弧中傳出神經損害所致,病人從臥位站立時,由於交感神經病變,使去甲腎上腺素的釋放量減少,未能代償性地引起周圍血管收縮;由於腎上腺素的分泌量亦不足而使心搏出量減少,以致收縮壓與舒張壓均降低。
3、無痛性心肌梗死。由於糖尿病病人常存在自主神經病變,心臟痛覺傳入神經功能減退,無痛性心肌梗死的發病率較高,可達24%~42%,病人僅有噁心、嘔吐、充血性心力衰竭,或表現爲心律不齊,心源性休克,有些僅出現疲乏無力、頭暈等症狀,無明顯心前區疼痛,故易於漏診與誤診,病死率亦高達26%~58%。糖尿病病人發生急性心肌梗死者較非糖尿病病人爲多,病情較重,預後較差,且易再次發生梗死,此時預後更差,易發生心搏驟停,必須提高警惕,平時糖尿病不嚴格控制者更易發病,有的病人因口服降血糖藥物而發生室顫。
4、猝死。本病病人偶因各種應激如感染、手術、麻醉等均可導致猝死,臨牀上表現爲嚴重的心律失常(如室性顫動、撲動等)或心源性休克,發病突然,病人僅感短暫胸悶、心悸,迅速發展至嚴重休克或昏迷狀態,體檢時血壓明顯下降,陣發性心動過速或心跳、心搏驟停,常於數小時內死亡。伴發感染時,則症狀常被原發病所掩蓋而貽誤診斷和治療。
